目錄
- 慢性腎臟病癥狀
- 慢性腎臟病階段
- 慢性腎臟病治療方法
- 慢性腎臟病病因
- 慢性腎臟病風險因素
- 慢性腎臟病診斷
- 慢性腎臟病并發癥
- 如何預防慢性腎臟病
- 慢性腎臟病預期壽命
慢性腎臟病(CKD)是指腎臟功能在數年內逐漸喪失。早期通常沒有任何癥狀,但會因體液潴留而引起高血壓和浮腫。晚期可導致腎衰竭。
在美國,大約有3,700萬人患有慢性腎臟病,約占總人口的15%。這種疾病往往在病情發展到晚期時才被發現和診斷。
隨著腎病的發展,體內會迅速積聚危險水平的廢物。治療的目的是通過控制根本原因來阻止或減緩腎功能障礙的發展。
請繼續閱讀,了解有關慢性腎臟病的更多信息,包括其病因、癥狀和治療方法。
- 詳情請瀏覽(點擊此處了解有關慢性腎功能衰竭的更多信息。)
慢性腎臟病癥狀
慢性腎臟病高危人群應定期檢查腎功能。早期發現有助于預防嚴重的腎損傷。
- 詳情請瀏覽(慢性腎病的癥狀)
什么是慢性腎病?
慢性腎功能衰竭是一種緩慢、逐漸進展的疾病,會導致腎功能障礙。但是,如果一個腎臟停止正常功能,另一個腎臟仍可發揮正常功能。
一個腎臟可能會惡化信源到一定程度的功能障礙而不再惡化。但有時,病情可能會發展到腎衰竭。
大多數慢性腎功能衰竭患者并不知道自己患有此病,因為在病情的早期階段通常不會出現癥狀。通常,當患者發現任何癥狀時,病情已進入晚期。這個階段對腎臟造成的損害是不可逆的。
- 詳情請瀏覽(慢性腎病:癥狀-原因-危險因素)
如何識別慢性腎功能衰竭
慢性腎功能衰竭的癥狀包括
- 高血壓
- 貧血
- 水腫,即腳、手和腳踝腫脹
- 疲勞或疲倦
- 尿量減少
- 血尿,在某些情況下
- 深色尿液,在某些情況下
- 病情嚴重時,精神警覺性下降
- 食欲不振
- 病情嚴重時皮膚持續瘙癢
- 小便次數增多,在某些情況下尤其是夜尿次數增多
- 詳情請瀏覽(慢性腎病的癥狀)
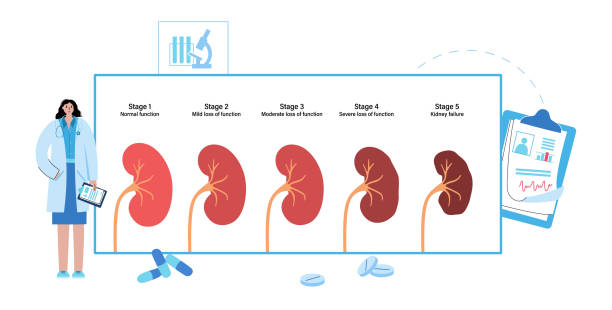
病情分期
醫生使用腎小球濾過率(GFR)來判斷一個人的慢性腎臟病的程度。腎小球濾過率顯示腎臟過濾廢物的能力。一個人的腎小球濾過率取決于他的體型、性別和年齡。
醫生可以通過檢測血液中的肌酐水平來確定一個人的腎小球濾過率。肌酐是肌酸的廢物,而肌酸是一種酸,有助于為肌肉細胞提供能量。
當腎臟正常工作時,它們會從血液中過濾出相對穩定的肌酐。血肌酐水平的變化可能表明一個人的腎臟出現了問題。
醫生可根據患者血液肌酐的變化將慢性腎功能衰竭分為以下幾個階段。
第一階段
1期慢性腎臟病是指一個人的腎小球濾過率至少為每分鐘90毫升/分鐘(每平方米 1.73 米)。這是正常的腎功能,但有腎損傷的跡象。CKD1期腎臟損傷的一些跡象包括尿液中的蛋白質或身體損傷。
第二階段
如果一個人患有2期慢性腎臟病,其腎小球濾過率為每1.73平方米60-89毫升/分鐘。腎小球濾過率在這個范圍內通常意味著腎臟工作良好。但是,這個GFR值表明,2期慢性腎臟病患者的腎臟還有其他受損跡象。這些跡象可能包括腎臟的物理損傷或尿液中的蛋白質。
患有1期或2期慢性腎臟病的人可以向醫生咨詢有助于保護腎臟的藥物。
第三階段
在CKD第3階段,患者的GFR為30-59毫升/分鐘/1.73平方米。這個范圍表明患者的腎臟受到了一定程度的損傷。在CKD第3階段,患者的腎臟已經不能正常工作。
3期慢性腎臟病可分為兩個亞類:
- 3a期:3a期意味著一個人的腎小球濾過率為每1.73平方米45-59毫升/分鐘。
- 3b期:3b期指患者的腎小球濾過率為30-44毫升/分鐘/1.73平方米。
雖然大多數3期慢性腎功能衰竭患者沒有癥狀,但有些人可能會出現以下癥狀:
- 手腳腫脹
- 背痛
- 尿頻
- 貧血
- 高血壓
- 骨病
患有1-3期慢性腎臟病的人可以通過以下方法減緩腎臟受損的速度:
- 如果患有糖尿病,控制血糖
- 控制血壓
- 健康飲食
- 不吸煙或使用煙草
- 每周5天,每天活動30分鐘
- 保持適中的體重
與腎臟科醫生或腎病專家會面
3期慢性腎臟病患者還可以向營養師咨詢有關健康飲食的問題。此外,3期慢性腎臟病患者可以向醫生咨詢血管緊張素轉換酶 (ACE) 抑制劑或血管緊張素II受體阻滯劑 (ARB)。這些藥物可以降低血壓,有助于防止慢性腎臟病惡化。
第四階段
到了CKD第4階段,患者的GFR為15-29毫升/分鐘/1.73平方米。在這一階段,患者的腎臟已受到中度到嚴重損害。CKD第4階段是一種嚴重的疾病,也是腎衰竭前的最后一個階段。
患有慢性腎功能衰竭第4階段的人更容易出現手腳腫脹、背痛和尿頻等癥狀。貧血或骨病等并發癥也更有可能發生。
醫生可能會建議慢性腎臟病第4階段患者與腎病專家或營養師交談。醫生也可能會開ACE抑制劑或ARBs。
第五階段
5期慢性腎臟病患者的腎小球濾過率為15毫升/分鐘/1.73平方米或更低。在這個階段,患者的腎臟已經衰竭或接近衰竭。
腎衰竭的癥狀包括
- 瘙癢
- 肌肉痙攣
- 惡心
- 嘔吐
- 手腳腫脹
- 背痛
- 尿頻
- 入睡困難
- 呼吸困難
如果腎功能衰竭,患者需要接受透析或腎移植才能存活。當腎臟不能再過濾血液時,腎透析可以幫助過濾血液。
數據顯示,2018年,罹患1期CKD的人數增加了15%。與此同時,2-5期CKD患者的數量保持相當穩定。
人們必須及早診斷并及時治療腎臟疾病,以防止嚴重損害的發生。
糖尿病患者應每年進行一次檢測,測量尿液中的微量白蛋白尿或少量蛋白質。這項檢查可以發現早期糖尿病腎病,即與糖尿病有關的腎損傷。
治療癥狀和副作用
慢性腎功能衰竭對腎臟造成的損害通常是永久性的。不過,一些療法可以幫助控制癥狀、降低并發癥風險并延緩病情發展。
慢性腎功能衰竭導致的一些需要治療的病癥包括以下幾種。
高血壓
高血壓可能是慢性腎臟病的病因或癥狀。降低血壓對保護腎臟和延緩慢性腎臟病的發展非常重要。
高血壓患者可能需要服用某些藥物。此外,改變生活方式,如健康飲食和定期鍛煉,也有助于降低血壓。
貧血
血紅蛋白是紅細胞中的一種物質,它能在體內攜帶重要的氧氣。如果血紅蛋白水平較低,則可能患有貧血。
注射促紅細胞生成素(ESAs)是治療慢性腎臟病和貧血最常見的方法。ESAs可模擬腎臟分泌的促紅細胞生成素蛋白,刺激紅細胞生成。
磷酸鹽平衡
腎病患者的身體可能無法正確排除磷酸鹽。治療方法包括減少營養性磷酸鹽的攝入量。這通常意味著減少乳制品、紅肉、雞蛋和魚的攝入量。
皮膚瘙癢
皮膚瘙癢是慢性腎臟病晚期患者或腎功能衰竭并正在接受透析的患者的常見問題。
瘙癢很難控制,患者可能會難以入睡。患者可以嘗試向皮膚科醫生咨詢皮膚瘙癢的問題。皮膚科醫生可能會為患者提供藥物或保濕劑來幫助減輕瘙癢。
缺乏維生素D
慢性腎臟病患者是維生素D缺乏癥的高危人群。維生素D對骨骼健康至關重要。從陽光或食物中獲得的維生素D在被人體利用之前會被腎臟激活。低水平的維生素D會導致骨密度下降,從而導致骨質疏松癥或骨折。
缺乏維生素D的人可能需要補充維生素D。然而,有關其有效性的證據有限,因此醫生通常會根據個人的需求和健康狀況來決定。
體液滯留
慢性腎臟病患者需要注意液體攝入量,并限制鹽的攝入量。如果腎臟不能正常工作,患者就更容易出現體液積聚和超負荷。
攝入大量的鹽還會導致體內潴留更多的液體。鈉引起的體液潴留會導致高血壓,進而引發腎病和嚴重的心臟問題。
治療方法
人們可能需要服用多種藥物來治療因慢性腎臟病而出現的癥狀和病癥。
此外,根據慢性腎臟病的不同階段,患者可能還需要嘗試以下改變生活方式或治療方法。
飲食
合理飲食是腎衰竭治療的重要組成部分。限制飲食中的蛋白質量可能有助于減緩病情的發展,因為攝入過多的蛋白質可能會使腎臟過度疲勞。
不過,具體的蛋白質攝入量取決于患者的體型、總體健康狀況和運動方式。患者應咨詢醫生或營養師,了解蛋白質的最佳來源和攝入量。
改變飲食習慣也有助于緩解惡心癥狀。患者應謹慎調節鹽的攝入量,以控制高血壓。患者可能還需要限制鉀和磷的攝入量,因為這對慢性腎臟病患者來說可能是危險的。
非甾體類消炎藥
慢性腎臟病患者應避免服用布洛芬等非甾體抗炎藥(NSAIDs)、某些抗生素以及在進行CT掃描時使用染料。這是因為腎臟代謝這些藥物的方式會增加副作用的風險。
干細胞治療
近年來,隨著生物醫療技術快速發展,其中干細胞療法表現極為亮眼,通過靜脈輸注臍帶間充質干細胞(MSCs)是治療CKD的一項新療法,可改善、延緩甚至逆轉慢性腎衰竭的病情發展。
1、干細胞具有再生與多能分化特性,可分化成腎小球內皮細胞、系膜細胞及腎小管細胞等腎臟的功能細胞,幫助修復受損腎組織,重塑腎結構;
2、干細胞旁分泌功能支持干細胞分泌生長因子、細胞因子、調節肽、細胞信號分子等生物活性因子,可在血管生成、腎臟保護中起積極作用,調節腎臟微環境;
3、干細胞歸巢特性可靶向受損腎臟組織,發揮抗炎機制,減輕腎臟組織內炎癥反應,完成病理狀態下的修復,保護腎功能。
2016年至2019年,我國中央財政經費撥款支持干細胞臨床研究涉及重癥急性腎損傷等多種疾病,并且國家衛健委批準了《臍帶間充質干細胞治療狼瘡性腎炎的隨機盲態平行對照多中心研究》的備案項目。
- 詳情請瀏覽(慢性腎病的干細胞療法)
晚期治療
晚期治療通常在患者處于第5期,腎臟功能僅為正常能力的15%時開始。盡管患者改變了生活方式、飲食習慣并服用了藥物,但腎臟仍無法跟上廢物和液體的排出過程。
因此,終末期腎病患者需要通過透析或腎移植才能存活。由于透析或腎移植可能導致嚴重的并發癥,因此大多數醫生會盡量推遲透析或腎移植的時間。
- 詳情請瀏覽(點擊此處了解有關終末期腎病的更多信息。)
腎透析
透析是指當腎臟無法再執行這項功能時,用機械方法清除血液中的廢物和過多液體。透析有一些嚴重的風險,包括感染。
腎透析主要有兩種類型。它們是
- 血液透析:透析器或人工腎臟機器將血液泵出人的身體。機器過濾掉廢物,血液通過管道重新進入人體。這一過程通常在醫院或透析中心進行,但也可以在家中進行。
- 腹膜透析:人的腹部過濾血液。透析在腹腔內進行,腹腔內有龐大的微小血管網絡。醫生將導管植入腹腔,根據需要注入和排出透析液,以清除廢物和多余的液體。
腹膜透析有兩種亞型:
- 持續性非臥床腹膜透析:通常在患者進行日常活動時進行。
- 自動腹膜透析:通常在睡眠中進行。
腎臟移植
對于那些除了腎衰竭外沒有其他健康問題的人來說,腎移植是比透析更好的選擇。不過,腎移植候選人在獲得新腎臟之前可能必須接受透析。
腎臟捐獻者和接受者的血型必須匹配。如果一個人從血型不相容的人那里接受腎臟,其身體可能會對腎臟產生排斥反應。
兄弟姐妹或非常近的親屬通常是最好的捐贈者。如果沒有活體捐獻者,就會開始尋找遺體捐獻者,一個人就會從最近去世的人身上得到一個腎臟。
在此了解更多有關器官移植及其工作原理的信息。
病因
腎臟在我們體內執行復雜的過濾系統。這包括清除血液中多余的廢物和液體物質,并將其排出體外。
腎臟過濾血液中的毒素和廢物。然而,腎臟也會出現問題:
- 如果血流不能正常到達腎臟
- 如果腎臟因損傷或疾病而無法正常工作
- 尿液流出受阻
慢性腎臟病通常是由糖尿病或高血壓引起的。
當一個人患有不受控制的糖尿病時,糖(葡萄糖)會在血液中積聚,從而損害腎臟。
同時,高血壓會損傷腎小球。腎小球是腎臟中過濾廢物的部分。
導致慢性腎臟病的其他原因還包括
- 尿流受阻:尿流受阻會使尿液從膀胱逆流進入腎臟。尿流受阻會增加腎臟壓力,損害腎臟功能。可能的原因包括前列腺肥大、腎結石和腫瘤。
- 腎臟疾病:腎臟疾病有很多種,包括多囊腎、腎盂腎炎和腎小球腎炎。
- 腎動脈狹窄:這會導致腎動脈在進入腎臟前狹窄或阻塞。
- 重金屬中毒:鉛是常見的中毒源。
- 胎兒發育問題:如果胎兒的腎臟在子宮內發育不全,就會出現這種情況。
- 系統性紅斑狼瘡:這是一種自身免疫性疾病,人體的免疫系統會把腎臟當作外來組織來攻擊。
- 瘧疾和黃熱病:這兩種由蚊子傳播的疾病可能會導致腎功能受損。
- 某些藥物:過度使用某些藥物(包括非甾體抗炎藥)可能會導致腎衰竭。
- 腎臟損傷:腎臟受到劇烈撞擊或其他物理傷害可能會造成損害。
- 詳情請瀏覽(哪些病因會導致慢性腎臟病?)
風險因素
大多數導致慢性腎功能衰竭的原因也是該病的風險因素。除糖尿病和高血壓外,其他一些風險因素包括
- 有腎病家族史
- 年齡較大,因為慢性腎臟病在60歲以上的人群中更為常見
- 肥胖
- 患有心臟病
- 腎臟曾受過損傷
診斷
診斷慢性腎臟病時,醫生可能會檢查是否有慢性腎臟病的跡象,并詢問患者的癥狀。他們還可能要求進行以下檢查:
- 尿液檢查:尿液檢查有助于確定是否存在白蛋白。當腎臟受損時,尿液中就會出現白蛋白。
- 腎臟掃描:醫生通常使用超聲波掃描來評估腎臟的大小和形狀。在較罕見的情況下,他們也可能使用核磁共振成像或CT掃描。CT掃描涉及對腎臟有毒的染料,因此不常用。
- 腎活檢:醫生會提取一小塊腎組織樣本,檢查細胞是否受損。對腎臟組織進行分析更容易對腎臟疾病做出準確診斷。
- 胸部X光檢查:胸透的目的是檢查肺水腫,即肺部積水。
- 腎小球濾過率:顯示腎臟過濾廢物的能力。
并發癥
如果慢性腎功能衰竭發展為腎衰竭,并發癥可能包括
- 貧血
- 體液滯留
- 痛風
- 心臟病
- 高鉀血癥,即血鉀水平升高,可能導致心臟損傷
- 代謝性酸中毒,即體內酸積聚
- 骨軟化癥,即由于缺乏維生素D導致骨骼變得脆弱并容易斷裂
- 心包炎,即心臟周圍的囊狀膜發炎
- 繼發性甲狀腺功能亢進癥,即維生素D、鈣和磷水平失衡
- 詳情請瀏覽(慢性腎病有哪些并發癥?)
預防和管理
糖尿病等一些疾病會增加患慢性腎功能衰竭的風險。控制糖尿病可以降低患腎衰竭的風險。個人應遵循醫生的指示、建議和意見。
飲食
健康飲食有助于降低血壓。一些有益心臟健康的食物包括
- 水果和蔬菜
- 全谷物
- 瘦肉
- 魚類
體育鍛煉
經常參加體育鍛煉是保持健康血壓水平的理想方式。它還有助于控制糖尿病和心臟病等慢性疾病。
個人應向醫生咨詢運動計劃是否適合自己的年齡、體重和健康狀況。
避免服用某些藥物
過度酗酒和吸毒以及長期接觸重金屬(如鉛、燃料、溶劑和其他有毒化學物質)都可能導致腎臟疾病。
預期壽命
慢性腎臟病患者的預期壽命會因他們所處的階段而有所不同。2017的研究指出,GFR為60毫升/分鐘/1.73平方米及以下的人預期壽命較短。不過,作者并未提及1期或2期CKD患者的預期壽命。
如果一個人患有晚期慢性腎功能衰竭,他們的預期壽命可能取決于他們所接受的治療。這也取決于他們對治療計劃的遵守程度,以及他們是否有其他健康問題。
接受透析治療者的平均預期壽命為5-10年。不過,透析患者還可以再活20-30年。
重要的是要知道,即使進行透析,也有20%-50%的終末期CKD患者會在兩年內死亡。
接受活體腎移植的人可以存活15-20年,然后再需要另一個腎臟。接受遺體腎臟移植的患者可能在10-15年后需要另一個腎臟。
總結
通常情況下,人們直到腎功能下降到正常容量的15%時才意識到自己患有這種疾病。此時,他們已經患有慢性腎功能衰竭,需要進行透析或腎移植。
預防主要依靠控制糖尿病和高血壓等主要病因。不過,還有其他一些疾病,包括腎損傷和重金屬中毒,也會導致慢性腎功能衰竭。
有患病風險或擔心患病的人應該向醫生咨詢檢測事宜。通過飲食和運動養成健康的生活方式也有助于預防 CKD。
參考資料:
- A clinical update on vitamin D deficiency and secondary hyperparathyroidism: Vitamin D testing and supplementation in CKD stages 3-4: Part 2. (2016).https://www.kidney.org/sites/default/files/Vitamin%20D%20Part%202.pdf
- Acute kidney injury (AKI). (n.d.).https://www.kidney.org/atoz/content/AcuteKidneyInjury
- Aeddula, N. R., et al. (2021). Reflux nephropathy.https://www.ncbi.nlm.nih.gov/books/NBK526055/
- Albuminuria and chronic kidney disease. (n.d.).https://www.kidney.org/kidneycheck
- Baker, M., et al. (2020). NSAIDs in CKD: Are they safe?https://www.ajkd.org/article/S0272-6386(20)30724-1/fulltext
- Benjamin, O., et al. (2021). End-stage renal disease.https://www.ncbi.nlm.nih.gov/books/NBK499861/
- Borrelli, S., et al. (2020). Sodium intake and chronic kidney disease.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7369961/
- Burdmann, E. A., et al. (2017). Acute kidney injury due to tropical infectious diseases and animal venoms: A tale of 2 continents.
https://www.kidney-international.org/article/S0085-2538(16)30641-X/pdf- Causes of chronic kidney disease. (2016).
https://www.niddk.nih.gov/health-information/kidney-disease/chronic-kidney-disease-ckd/causes- Cheng, H. W. B., et al. (2015). Use of erythropoietin-stimulating agents (ESA) in patients with end-stage renal failure decided to forego dialysis: Palliative perspective [Abstract].
https://journals.sagepub.com/doi/10.1177/1049909115624653- Chronic kidney disease basics. (2021).https://www.cdc.gov/kidneydisease/basics.html
- Chronic kidney disease (CKD) symptoms and causes. (n.d.).https://www.kidney.org/atoz/content/about-chronic-kidney-disease#causes
- Chronic kidney disease (CKD) symptoms, treatment, causes & prevention. (2021).
https://www.kidneyfund.org/kidney-disease/chronic-kidney-disease-ckd/- CKD in the general population. (2020).https://adr.usrds.org/2020/chronic-kidney-disease/1-ckd-in-the-general-population
- Cobb, M., et al. (2018). The importance of sodium restrictions in chronic kidney disease.https://www.jrnjournal.org/article/S1051-2276(18)30043-8/fulltext
- Complications of CKD. (n.d.).https://www.kidneyfund.org/kidney-disease/chronic-kidney-disease-ckd/complications/
- Dialysis. (n.d.).https://www.kidney.org/atoz/content/dialysisinfo
- Fluid overload in a dialysis patient. (n.d.).https://www.kidney.org/atoz/content/fluid-overload-dialysis-patient
- Hemodialysis. (n.d.).https://www.kidney.org/atoz/content/hemodialysis
- High blood pressure. (2020).https://www.nhlbi.nih.gov/health-topics/high-blood-pressure
- Information on erythropoiesis-stimulating agents (ESA) apoetin alfa (marketed as Procrit, Epogen), darbepoetin alfa (marketed as Aranesp). (2017).
https://www.fda.gov/drugs/postmarket-drug-safety-information-patients-and-providers/information-erythropoiesis-stimulating-agents-esa-epoetin-alfa-marketed-procrit-epogen-darbepoetin- Kidney diet and foods for chronic kidney disease (CKD). (2021).
https://www.kidneyfund.org/kidney-disease/chronic-kidney-disease-ckd/kidney-friendly-diet-for-ckd.html- Kidney disease: 11 ways it can affect your skin. (2019).
https://www.aad.org/public/diseases/a-z/kidney-disease-warning-signs- Kidney disease: The basics. (2021).
https://www.kidney.org/sites/default/files/web_kidneybasics_v4.pdf- Mallappallil, M., et al. (2017). What do we know about opioids and the kidney?
https://pdfs.semanticscholar.org/b94e/6bbca40b3439180ab12140641647804d87d1.pdf- Neild, G. H. (2017). Life expectancy with chronic kidney disease: An educational review.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5203814/- Newsome, A. D., et al. (2017). Complications during pregnancy and fetal development: Implications for the occurrence of chronic kidney disease.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5543771/- Peritoneal dialysis: What you need to know. (n.d.).https://www.kidney.org/atoz/content/peritoneal
- Phosphorous and your diet. (n.d.).https://www.kidney.org/atoz/content/phosphorus
- Preparing for transplant. (2021).
https://www.kidneyfund.org/kidney-disease/kidney-failure/treatment-of-kidney-failure/kidney-transplant/preparing-for-transplant/- Race, ethnicity, & kidney disease. (2014).https://www.niddk.nih.gov/health-information/kidney-disease/race-ethnicity
- Roy, M. S., et al. (2021). Comparative analysis of machine learning methods to detect chronic kidney disease.
https://iopscience.iop.org/article/10.1088/1742-6596/1911/1/012005/pdf- Shaik, L., et al. (2021). A spectrum of pulmonary complications occurring in end-stage renal disease patients on maintenance hemodialysis.
https://assets.cureus.com/uploads/original_article/pdf/57636/20210703-2068-1m7tgbm.pdf- Stages of chronic kidney disease (CKD). (2021).
https://www.kidneyfund.org/kidney-disease/chronic-kidney-disease-ckd/stages-of-chronic-kidney-disease/- Transplant central. (n.d.).
https://www.kidneyfund.org/kidney-disease/kidney-failure/treatment-of-kidney-failure/kidney-transplant/- Understanding glomerular diseases. (n.d.).
https://www.kidney.org/atoz/content/understanding-glomerular-diseases- Vitamin D deficiency. (2017).
https://medlineplus.gov/vitaminddeficiency.html- Watch out for your kidneys when you use medicines for pain. (2014).
https://www.kidney.org/news/kidneyCare/winter10/MedicinesForPain- What is kidney failure? (2018).
https://www.niddk.nih.gov/health-information/kidney-disease/kidney-failure/what-is-kidney-failure免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。如有版權等疑問,請隨時聯系我。




 掃碼添加官方微信
掃碼添加官方微信